Criança de 1 ano e 11 meses, 12 kg, com histórico de tosse persistente há cerca de 15 dias, deu entrada no pronto-socorro. A partir da hipótese diagnóstica de estado de mal asmático, a criança recebeu salbutamol em nebulização três
vezes sem melhora, metilprednisolona 2 mg/kg e sulfato de magnésio 50 mg/kg em 30 minutos. Como não houve melhora,
optou-se por instalar cateter nasal de alto fluxo, 20 litros/minuto com FiO2
de 50%; com isso, manteve-se saturação de
oxigênio de 92%. O paciente foi encaminhado para a UTI com desconforto respiratório moderado, frequência respiratória
de 55, retração intercostal e subdiafragmática, estável hemodinamicamente. A família nega broncoespasmo pregresso e
infecção de vias aéreas superiores – mas a irmã mais velha, de 5 anos, teve gripe há uma semana – e relata que a criança
teria melhorado após uso de prednisolona por cinco dias, mas depois voltou a tossir e, de ontem para hoje, apresentou
piora do desconforto respiratório. Relata ainda que a criança sofreu um engasgo durante o almoço há cerca de 15 dias,
comendo arroz integral. Já havia passado em consulta com o pediatra e também fez uma avaliação com um pneumologista, que a medicou com salbutamol e prednisolona .
A figura a seguir apresenta a radiografia de tórax dessa paciente:
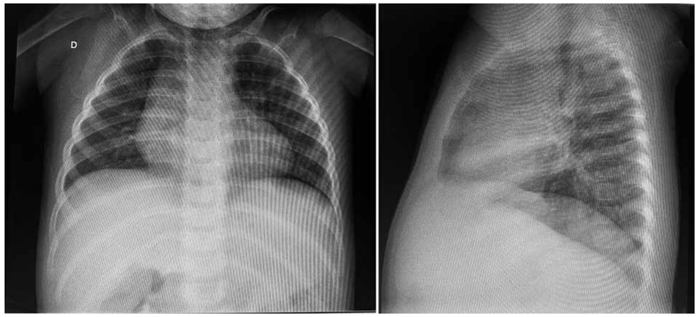
(Arquivo pessoal; imagem usada com autorização)
Nesse caso, a hipótese diagnóstica e a conduta corretas são, respectivamente:
A figura a seguir apresenta a radiografia de tórax dessa paciente:

(Arquivo pessoal; imagem usada com autorização)
Nesse caso, a hipótese diagnóstica e a conduta corretas são, respectivamente: