Leia o enunciado a seguir para responder a questão.
Paciente do sexo masculino, 78 anos, fumou durante 50 anos, tendo parado recentemente. Refere cansaço intenso aos pequenos esforços, associado à sibilância expiratória recorrente e faz uso de tiotrópio e formoterol com budesonida inalatórios. Relata tosse matinal recorrente com expectoração hialina em grande quantidade. Há uma semana, apresentou quadro compatível com infecção de vias aéreas superiores, com rinorreia, dor muscular e queda do estado geral. Refere que, desde então, apresenta piora da falta de ar e aumento na expectoração, que se tornou esverdeada. O exame físico de admissão revela: paciente em mal estado geral; taquidispneico e com tempo expiratório muito prolongado; ausculta pulmonar com sibilos inspiratórios e expiratórios difusos, associados a crepitações grosseiras em 1/3 inferior do hemitórax direito; asuculta cardíaca normal, com frequência cardíaca de 120 bpm; !$ SpO_2 !$ = 69% e PA = 110 x 60 mmHg. Realizada tomografia de tórax que se encontra ilustrada a seguir.
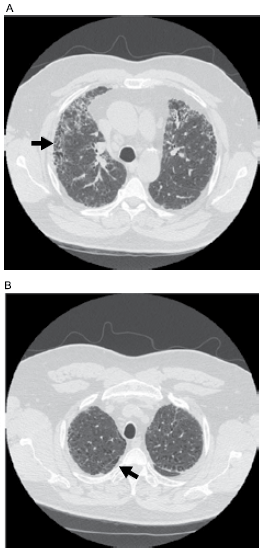
Após a admissão hospitalar, foi iniciada oxigenioterapia com máscara reservatório 10 L/min, antibioticoterapia, corticoide intravenoso, inalação com broncodilatadores e hidratação cautelosa com solução fisiológica 0,9%. Houve melhora inicial e o paciente permaneceu confortável, hemodinamicamente estável, com saturação periférica de !$ O_2 !$ em torno de 98%. Três horas após a admissão, cursou com rebaixamento do nível de consciência, tornando-se arresponsivo aos estímulos, com PA estável e pulsos centrais presentes. Foi realizada
intubação orotraqueal sem intercorrências e sem necessidade de sedação.
A gasometria arterial colhida no momento da intubação orotraqueal certamente evidenciou: