Homem, 62 anos, hipertenso e portador de DPOC leve, chega ao pronto-socorro com palpitações intensas, iniciadas há cerca de 40 minutos, associadas a leve dispneia. Ao exame:
PA 104 × 62 mmHg; FC 188 bpm; FR 22 irpm; saturação 95% AA. Está consciente, sudorético, sem dor torácica. Realizou o ECG a seguir:
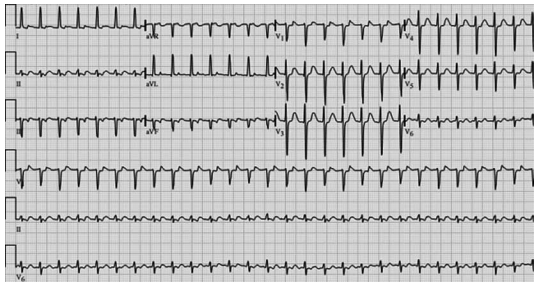
(Arquivo pessoal; imagem usada com autorização)
Foi realizada manobra vagal: sem resposta significativa. Na sequência, foram administradas 6 mg de adenosina, ocorrendo breve pausa e retorno imediato da taquicardia, mantendo o mesmo padrão. Eco portátil: função normal, sem sinais de congestão.
Qual é a conduta mais apropriada nesse cenário?
Provas
Questão presente nas seguintes provas