Foram encontradas 60 questões.
Homem de 45 anos, natural da área rural, procedente de uma grande cidade, onde reside há 25 anos, é encaminhado a um hospital de grande porte para avaliação de quadro de astenia, perda de peso, aparecimento de lesões maculopapulares hipercrômicas disseminadas, predominando em tronco, hepatomegalia e linfoadenopatia generalizada.
Relata ser infectado pelo HIV há cinco anos, que iniciou terapia antirretroviral quando o diagnóstico foi firmado, em Unidade Básica de Saúde, e que nos últimos dois anos abandonou por completo o tratamento e o seguimento ambulatorial. Refere ainda que, há cerca de cinco semanas, ao procurar a unidade de saúde onde recebia seu esquema terapêutico, foram reiniciadas as mesmas drogas que tomava anteriormente. Com o surgimento dos sintomas atuais, o paciente foi imediatamente referenciado para o hospital terciário para investigação e tratamento. Trouxe consigo exames recentes com contagem de CD4 de 174 cél/mm3 , carga viral inferior a 20 cópias/ml, VDRL negativo, FL-LAM em urina negativo, FL-CrAg em soro negativo. Biópsia ganglionar, realizada na internação, evidenciou, no histopatológico, processo inflamatório granulomatoso, com presença de estruturas leveduriformes, bem visualizadas na técnica de coloração por impregnação pela prata.
Em relação ao quadro descrito, é correto afirmar que
Provas
Homem de 28 anos é trazido a uma emergência de hospital de grande porte com relato de febre alta (até 39 °C), de início súbito, acompanhada de calafrios, há 5 dias. Relata ainda vômitos não relacionados à alimentação, mialgia generalizada, mais intensa em abdome e membros inferiores, impedindo a deambulação. Na anamnese dirigida, refere tosse não produtiva, taquicardia, diminuição do débito urinário, eliminação de urina “cor de coca-cola”. É estivador do cais do porto de Paranaguá (PR) e relata a presença de ratos no local de trabalho. Nega viagens recentes. Cartão de vacinação atualizado para as vacinas recomendadas para adultos no PNI. Ao exame físico, icterícia rubínica, sufusão hemorrágica em conjuntiva ocular à direita, ritmo cardíaco irregular (FC 115 bpm), sem sopros à ausculta cardíaca, pulmões com murmúrio vesicular rude, sem estertoração, dor à palpação de panturrilhas, abdome com dor à palpação superficial, sem visceromegalias ou descompressão abrupta dolorosa.
O resultado de exame laboratorial que fala contra a hipótese principal é:
Provas
Duas semanas depois de um período chuvoso, um homem de 48 anos procura uma Unidade de Pronto Atendimento com quadro iniciado há 4 dias com febre alta de início súbito, com calafrios, acompanhada de vômitos pós alimentares e mialgia em grandes grupos musculares, muito intensa na perna direita. Quando indagado, refere que a última vez que urinou havia sido 8 horas antes do atendimento, “uma urina cor de mate”. Refere ter ajudado os vizinhos a desobstruir diversas manilhas nas imediações de sua casa há 10 dias. Antecedente de alcoolismo moderado. Ao exame, corado, desidratado, ictérico 2+/4, com sufusões hemorrágicas conjuntivais, pulmões limpos, taquicardia, sopro sistólico +++/4, em foco mitral, fígado palpável há 3 cm do RCD, traube ocupado e dor intensa à palpação da panturrilha direita, onde se percebe uma escoriação, com edema, calor e eritema circunjacentes.
A conduta terapêutica imediata mais adequada para o caso é
Provas
A Secretaria de Saúde do Estado de São Paulo notificou a ocorrência de morte em primatas não-humanos, entre o Natal e o Ano Novo de 2024, em uma área de mata do campus da Universidade de São Paulo (USP), em Ribeirão Preto (SP). Amostras dos animais mortos foram encaminhadas ao Instituto Adolfo Lutz (IAL). Esse é mais um evento que demonstra a possível presença da zoonose no sul de Minas e municípios limítrofes do estado de São Paulo. O ProMED-PORT vem reportando ocorrência de casos em primatas não-humanos e humanos desde 2023.
Fonte: G1 [06/01/2025]
A zoonose sobre a qual a notificação provavelmente se refere é a
Provas
Mulher de 29 anos procura uma Unidade de Pronto Atendimento referindo, há dois dias, febre “alta”, de início súbito, acompanhada de tosse produtiva com expectoração amarelada e leve dor em terço médio de hemitórax direito, na inspiração profunda. Informa ter tido um quadro gripal poucos dias antes. Nega comorbidades, etilismo ou tabagismo. Contudo, relata ter tido um exantema maculopapular, no segundo dia de tratamento com amoxicilina, prescrita para um quadro de angina de evolução arrastada, na adolescência.
Ao exame: bom estado geral, embora abatida e com fácies de doença aguda. Corada, hidratada, anictérica, acianótica, eupneica. Ap Resp: MV universalmente audível, com estertoração crepitante em terço inferior à direita, onde se ausculta broncofonia. ACV, abdome e membros sem alterações. Sinais vitais: FC: 104 bpm; PA: 120/80 mmHg; FR: 20 irpm TAx: 39,0°C. Ao término do exame físico, foi submetida à radiografia de tórax, testes rápidos para Influenza e COVID-19 e coletada amostra de escarro para realização de bacterioscopia pelo método de Gram.
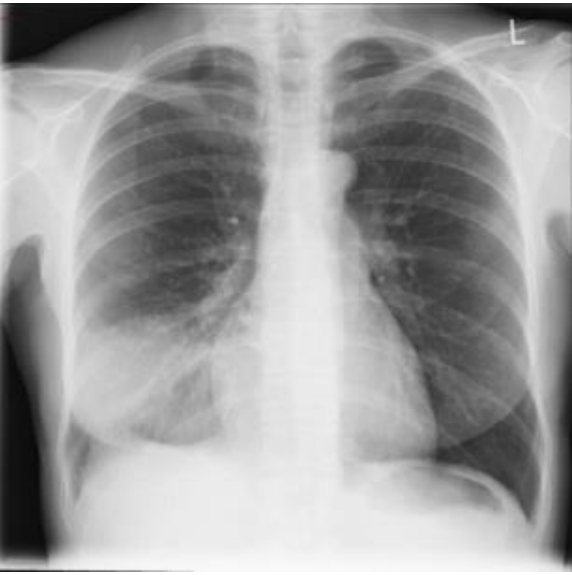
Os resultados evidenciaram:
Testes rápidos: COVID-19 – Negativo. / Influenza – Negativo.
Gram da amostra de escarro: No pequeno aumento, presença de mais de 50 neutrófilos/campo e menos de cinco células epiteliais/campo. No maior aumento (imersão), numerosos diplococos gram-positivos, vários deles intraleucocitários. Raros bastonetes gram-negativos exclusivamente extra-leucocitários.
A conduta terapêutica preconizada para essa paciente é
Provas
Homem de 35 anos, pesando 65 quilos, acaba de ser definido como caso de hanseníase, com a classificação operacional de multibacilar (MB), grau de incapacidade física estabelecido (escore = 4,0 na escala OMP), na ausência de reações hansênicas.
Após a notificação do Sinam, o esquema terapêutico a ser iniciado pelos profissionais de saúde que prestam o atendimento deve ser:
Provas
Em 02 de janeiro de 2025, o CIEVS Nacional foi notificado pelo CIEVS/PE sobre caso suspeito de raiva humana em Santa Maria do Cambucá (PE), com histórico de mordedura na mão esquerda por sagui, em 28 de novembro de 2024. A paciente é uma mulher de 56 anos de idade, sem comorbidades, agricultora aposentada, que deu entrada no Hospital Universitário Oswaldo Cruz em 31 de dezembro de 2024, com queixa de dor e dormência em membro superior esquerdo, com irradiação em hemitórax esquerdo e dormência no membro superior direito, iniciados no dia 24 de dezembro de 2024. Apresentou quadro de astenia, tontura, febre baixa e dificuldade para deglutição. Foram coletadas amostras de soro, saliva, fragmento de tecido e líquor no dia 03 de janeiro. Em 08 de janeiro, as análises em Reação em Cadeia da Polimerase (PCR) das amostras de saliva e fragmento de tecido da paciente apresentaram resultados detectáveis para o vírus da raiva, com determinação da variante do sagui/soim (Callitrhix jaccus). A paciente permanece internada em Unidade de Terapia Intensiva, em estado grave, mas mantendo quadro estável.
[Fonte: “ALERTA DE EVENTO NACIONAL para a Rede CIEVS e NHE” - Nº 01/2025 | 10 de janeiro de 2025.]
As orientações do CIEVS Nacional para as Unidades da Rede CIEVS e/ou para os Núcleos Hospitalares de Epidemiologia (NHE) do Estado de Pernambuco devem incluir a
Provas
Homem de 26 anos é levado a um serviço de emergência público com quadro de febre alta, cefaleia holocraniana, vômitos e rebaixamento do nível de consciência, com dois dias de evolução. Ao exame físico, apresentava-se febril, torporoso, normotenso, eupneico, ausculta cardiovascular e respiratória normais, palpação do abdome sem alterações, sem edemas. Exame neurológico com presença de sinais de Kernig e Brudzinski, pupilas isocóricas, fotorreagentes, e fundoscopia normal. Pela impossibilidade de realização de exames complementares no serviço onde foi admitido, optou-se pelo início de dexametasona, seguido de vancomicina associado a ceftriaxona, ambos por via venosa. Após 96 horas de internação o paciente é transferido para um hospital particular, lúcido, orientado, afebril, alimentando-se, porém com sinal de Kernig presente. No hospital particular, foi, então, realizada punção lombar que deu saída a líquor levemente turvo, 550 células/mm³, 55% PMN, 45% LMN, 70 mg% de glicorraquia (glicemia concomitante 96 mg%), e 150 mg% de proteinorraquia. Bacterioscopia negativa. Cultura em andamento.
A conduta mais adequada diante da evolução clínica e da análise liquórica do paciente em questão é
Provas
Menino de 5 anos de idade, previamente sadio, é trazido pelos familiares com história de dor progressiva em membros inferiores há 6 dias. No terceiro dia de doença, apresentou dificuldade de deambulação associada à visão turva e ptose palpebral. O exame neurológico da admissão revelava “fascies miastênica”, com ptose palpebral bilateral, dismetria, fraqueza muscular proximal nos quatro membros, marcha atáxica e hiporreflexia generalizada. A história familiar não revelou a existência de doenças neuromusculares ou neurodegenerativas. Na revisão da história clínica, sua mãe reportou o consumo de vegetais enlatados três dias antes do início dos sintomas, assim como dor abdominal sem a presença de diarreia ou episódios de vômitos. Exame de eletroneuromiografia mostrou potenciação com estimulação repetitiva rápida denotando o bloqueio da junção pré-sináptica neuromuscular, com condução axonal normal.
O achado adicional do exame físico que, se presente, sustentaria a principal hipótese diagnóstica para o caso descrito é
Provas
Adolescente de 17 anos, do sexo feminino, previamente sadia, foi admitida em uma clínica particular com história de queda de uma cadeira escolar. A paciente sofreu escarificação mínima na mão esquerda, e queixava-se de dor intensa local. Foi então realizada imobilização gessada, no antebraço e mão esquerda, pela suspeita de fratura, embora o exame radiográfico, realizado no atendimento, não tenha revelado fraturas ou anormalidades na mão esquerda. A despeito da imobilização, a dor progrediu imensamente e em 96 horas se tornou intolerável. Foi levada a um serviço de emergência de um hospital universitário, onde, após a remoção do gesso, notou-se um edema difuso no dorso da mão esquerda, de coloração arroxeada, com presença de crepitação à palpação superficial da pele. A dor parecia desproporcional aos achados do exame físico. Em pouco tempo, o edema e a crepitação se propagaram centripetamente em ritmo acelerado e a paciente já apresentava febre, taquicardia e hipotensão arterial.
O agente etiológico que mais provavelmente foi responsável pelo quadro apresentado pela adolescente é:
Provas
Caderno Container