Foram encontradas 50 questões.
Leia o caso clínico a seguir para responder às questões 49 e 50.
Paciente do sexo feminino, de 37 anos, queixa de dispneia progressiva aos moderados esforços há cerca de seis meses. Nega outros sintomas associados, nega uso de medicações atuais ou prévias. Alega ter asma desde a infância, com sintomas de tosse, chiado no peito e dispneia cerca de uma vez ao mês que melhora com uso de salbutamol. Nega tabagismo. Atualmente, controlada com corticoide inalatório. Ao exame: bom estado geral, eupneica, saturação oxigênio 96%, sem alterações ao exame físico. Trouxe resultados de exames, apresentados a seguir:
FAN, FR, sorologias HIV, sorologias hepatite B e C todos negativos. Ecocardiograma: FE 67% PSAP 77mmHg, câmaras cardíacas normais, sinais indiretos sugestivos de hipertensão pulmonar. Espirometria: distúrbio ventilatório obstrutivo leve, com variação significativa ao broncodilatador e normalização dos parâmetros funcionais. Angiotomografia de tórax: sem sinais de TEP, parênquima pulmonar normal. Cintilografia ventilação e perfusão: baixa probabilidade de TEP.
Nesse caso, essa paciente está classificada como hipertensão pulmonar grupo:
Provas
Leia o caso clínico a seguir para responder às questões 49 e 50.
Paciente do sexo feminino, de 37 anos, queixa de dispneia progressiva aos moderados esforços há cerca de seis meses. Nega outros sintomas associados, nega uso de medicações atuais ou prévias. Alega ter asma desde a infância, com sintomas de tosse, chiado no peito e dispneia cerca de uma vez ao mês que melhora com uso de salbutamol. Nega tabagismo. Atualmente, controlada com corticoide inalatório. Ao exame: bom estado geral, eupneica, saturação oxigênio 96%, sem alterações ao exame físico. Trouxe resultados de exames, apresentados a seguir:
FAN, FR, sorologias HIV, sorologias hepatite B e C todos negativos. Ecocardiograma: FE 67% PSAP 77mmHg, câmaras cardíacas normais, sinais indiretos sugestivos de hipertensão pulmonar. Espirometria: distúrbio ventilatório obstrutivo leve, com variação significativa ao broncodilatador e normalização dos parâmetros funcionais. Angiotomografia de tórax: sem sinais de TEP, parênquima pulmonar normal. Cintilografia ventilação e perfusão: baixa probabilidade de TEP.
Nesse caso, qual a conduta inicial para essa paciente?
Provas
Leia o caso clínico a seguir.
Paciente do sexo masculino, de 56 anos, trabalhou na lavoura a vida toda. Queixa de dispneia progressiva até aos moderados esforços há cerca de um ano, associado com tosse seca, perda de peso, com 5 kg nesse período. Ex-tabagista com uso de 25 maços/ano, parou há 15 anos. Ao exame, encontra-se em bom estado geral, afebril, eupneico, saturação periférica de oxigênio 95%, úlcera em mucosa oral. Feita biópsia da lesão oral, mostrando forma leveduriforme com múltiplos brotamentos, em forma de roda de leme. Traz raio X de tórax realizado.
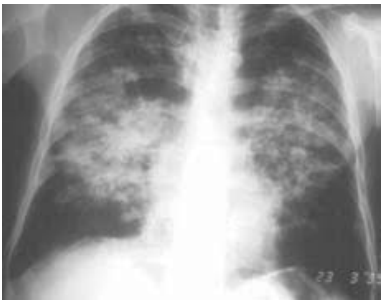
Nesse caso, a principal hipótese diagnóstica para esse paciente é:
Provas
Leia o caso clínico a seguir para responder às questões 46 e 47.
Paciente do sexo masculino, de 44 anos, trabalha há 20 anos em pedreira. Tabagista com uso de 30 maços/ano. Iniciou há cerca de seis meses dispneia progressiva até pequenos esforços, associado com astenia e perda de peso. Foi encaminhado para avaliação. Nega patologias prévias ou uso de medicações. Ao exame, apresenta em regular estado geral, dispneico, saturação periférica de oxigênio 88%, frequência cardíaca 102 BPM, frequência respiratória 25 IRM. Solicitado alguns exames, descritos a seguir: Espirometria:
Pré-broncodilatador: CVF 1,64(48%), VEF1 0,73(26%), VEF1/CVF 45%
Pós-broncodilatador: CVF 1,99(59%), VEF1 0,90 (33%), VEF1/CVF 45%
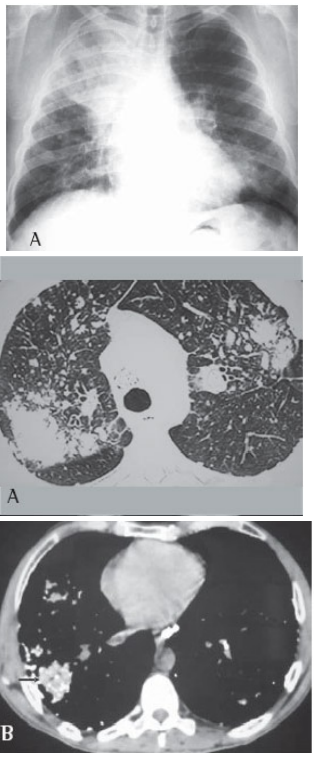
Qual a conduta inicial para esse paciente?
Provas
Leia o caso clínico a seguir para responder às questões 46 e 47.
Paciente do sexo masculino, de 44 anos, trabalha há 20 anos em pedreira. Tabagista com uso de 30 maços/ano. Iniciou há cerca de seis meses dispneia progressiva até pequenos esforços, associado com astenia e perda de peso. Foi encaminhado para avaliação. Nega patologias prévias ou uso de medicações. Ao exame, apresenta em regular estado geral, dispneico, saturação periférica de oxigênio 88%, frequência cardíaca 102 BPM, frequência respiratória 25 IRM. Solicitado alguns exames, descritos a seguir: Espirometria:
Pré-broncodilatador: CVF 1,64(48%), VEF1 0,73(26%), VEF1/CVF 45%
Pós-broncodilatador: CVF 1,99(59%), VEF1 0,90 (33%), VEF1/CVF 45%

Considerando o caso exposto, qual diagnóstico mais provável para esse paciente?
Provas
Leia o caso clínico a seguir para responder às questões 44 e 45.
Paciente do sexo masculino, de 62 anos, queixa de dispneia progressiva até moderados esforços há cerca de dois anos, associado com tosse seca recorrentes. Extabagista com uso de 20 maços/ano; há 15 anos, abandou o vício. Nega outros sintomas associados. Nega outras patologias ou uso de medicações. Nega criação de aves, nega contato com mofo, nega outras exposições. Atualmente aposentado, mas trabalhou durante toda a vida como vigilante de condomínio. Ao exame físico, apresentava bom estado geral, eupneico, saturação oxigênio periférica 90%, ausculta pulmonar com estertores finos bibasais e baqueteamento digital. Foram solicitados alguns exames, descritos a seguir:
Espirometria:
Pré-broncodilatador: CVF 1,50 (49%), VEF1 1,35 (44%), VEF1/CVF 90%
Pós-broncodilatador: CVF 1,49 (48%), VEF1 1,37 (45%), VEF1/CVF 91%
DLCO 45%
FAN Não reagente, FR negativo
Tomografia de tórax:
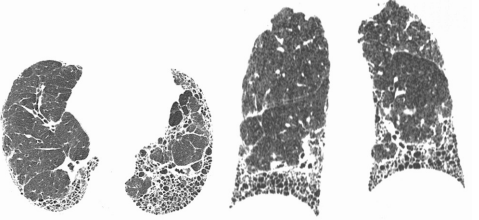
LAUDO: padrão típico de pneumonia intersticial usual. Imagens de TC do tórax em janela de pulmão no plano axial mostrando opacidades reticulares, bronquiectasias de tração e extenso faveolamento associado, e imagens em reformatação coronal evidenciando gradiente apicobasal do acometimento.
Qual conduta inicial para o caso?
Provas
Leia o caso clínico a seguir para responder às questões 44 e 45.
Paciente do sexo masculino, de 62 anos, queixa de dispneia progressiva até moderados esforços há cerca de dois anos, associado com tosse seca recorrentes. Extabagista com uso de 20 maços/ano; há 15 anos, abandou o vício. Nega outros sintomas associados. Nega outras patologias ou uso de medicações. Nega criação de aves, nega contato com mofo, nega outras exposições. Atualmente aposentado, mas trabalhou durante toda a vida como vigilante de condomínio. Ao exame físico, apresentava bom estado geral, eupneico, saturação oxigênio periférica 90%, ausculta pulmonar com estertores finos bibasais e baqueteamento digital. Foram solicitados alguns exames, descritos a seguir:
Espirometria:
Pré-broncodilatador: CVF 1,50 (49%), VEF1 1,35 (44%), VEF1/CVF 90%
Pós-broncodilatador: CVF 1,49 (48%), VEF1 1,37 (45%), VEF1/CVF 91%
DLCO 45%
FAN Não reagente, FR negativo
Tomografia de tórax:

LAUDO: padrão típico de pneumonia intersticial usual. Imagens de TC do tórax em janela de pulmão no plano axial mostrando opacidades reticulares, bronquiectasias de tração e extenso faveolamento associado, e imagens em reformatação coronal evidenciando gradiente apicobasal do acometimento.
Nesse caso, qual o diagnóstico?
Provas
Leia o caso clínico a seguir para responder às questões 42 e 43.
Paciente do sexo masculino, de 69 anos, procura atendimento por perda de peso, 15 kg, em seis meses, hiporexia, sudorese, tosse seca, febre não aferida vespertina, e dispneia aos pequenos esforços progressiva. Procurou atendimento prévio e foi prescrito antibiótico, amoxacilina/clavulanato 875 mg/125 mg, que fez uso por dez dias. Nega melhora dos sintomas. Tabagista, 60 maços/ano. Nega outras patologias ou uso de medicações contínuas. Ao exame, apresenta-se em regular estado geral, eupneico, saturação de oxigênio 95% ar ambiente, frequência cardíaca: 90 bpm. Foram solicitados exames para avaliação, conforme apresentado a seguir: Hemograma: hb 11,0, leucócitos 11.000, bastões 2%, neutrófilos 60%, plaquetas 235.000. PCR 10. Raio X de tórax:
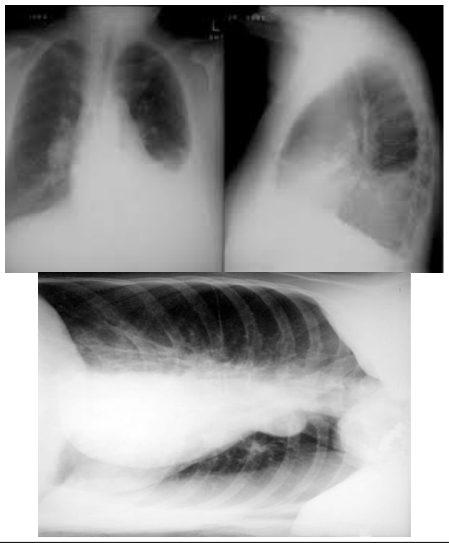
Qual a melhor conduta para o caso descrito, após avaliar o resultado da toracocentese?
Provas
Leia o caso clínico a seguir para responder às questões 42 e 43.
Paciente do sexo masculino, de 69 anos, procura atendimento por perda de peso, 15 kg, em seis meses, hiporexia, sudorese, tosse seca, febre não aferida vespertina, e dispneia aos pequenos esforços progressiva. Procurou atendimento prévio e foi prescrito antibiótico, amoxacilina/clavulanato 875 mg/125 mg, que fez uso por dez dias. Nega melhora dos sintomas. Tabagista, 60 maços/ano. Nega outras patologias ou uso de medicações contínuas. Ao exame, apresenta-se em regular estado geral, eupneico, saturação de oxigênio 95% ar ambiente, frequência cardíaca: 90 bpm. Foram solicitados exames para avaliação, conforme apresentado a seguir: Hemograma: hb 11,0, leucócitos 11.000, bastões 2%, neutrófilos 60%, plaquetas 235.000. PCR 10. Raio X de tórax:

Após a conduta inicial foi realizado toracocentese diagnóstica apresentando:
Líquido pleural: serosanguinolento, pH: 7,40, hemácias maior 1.000.000/mm³, glicose 30 mg/dl, DHL: 400 IU/l, proteína 3,0 g/dl, ADA 35 U/l, citologia oncótica positiva, BAAR negativo. Sangue: glicose: 180 mg/dl, DHL: 450 IU/l, proteínas 3,8 g/dl.
Nesse caso, qual diagnóstico provável para esse paciente?
Provas
Leia o caso clínico a seguir.
Paciente do sexo masculino, de 42 anos, procura atendimento médico por queixa de sonolência diurna e roncos. Refere dormir durante o trabalho, ao assistir televisão e até mesmo ao dirigir. Alega cefaleia frequentes, pesadelos à noite. Nega patologias prévias, nega tabagismo. Alega etilismo nos fins de semanas. Ao exame: PA 160x100 mmHg, FC: 78 BPM, FR: 20 IRM, IMC 34 kg/m². Exame físico normal. Gasometria arterial normal.
Nesse caso, qual diagnóstico provável para esse paciente?
Provas
Caderno Container