Foram encontradas 50 questões.
Homem, 56 anos, com história significativa de uso crônico de álcool, múltiplas internações por abstinência alcoólica e vários episódios de pancreatite, apresenta-se com queixas crônicas de múltiplas quedas, dor em queimação em extremidades e fraqueza muscular. Refere piora recente com dispneia em repouso e aos esforços, ortopneia, palpitações e edema bilateral de membros inferiores, há 1–2 meses. Não tem acompanhamento médico há 2 anos. Última ingestão alcoólica foi há cerca de 24 horas. Exame físico: ansioso e agitado. T 37,4 ºC; PA 180/90 mmHg; FC 130 bpm (regular); FR 20; SatO2 96% ambiente. Estertores bibasais, precórdio hiperdinâmico, sem bulhas adicionais. Edema 2+ MMII; sensibilidade diminuída em MMII; marcha instável. Sem alucinações, consciente e orientado.
Realizou EcG, conforme segue:
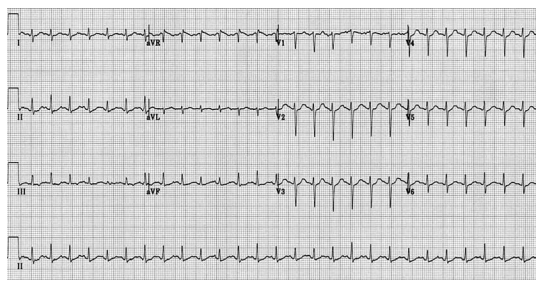
Raio-X: derrames pleurais bilaterais; ECO: câmaras de tamanho normal, função normal, índice cardíaco 5,0 L/min/m2.
Assinale a alternativa que melhor explica os achados cardíacos desse paciente.
Provas
Homem, 69 anos, tabagista de longa data, chega ao pronto-socorro com dor torácica anterior intensa, em “facada”, acompanhada de diaforese, que o acordou há 2 horas. Ele nega dispneia, mas refere que a dor é contínua, intensa e irradia para dorso e ombros. Histórico: hipertensão de longa data mal controlada; diabetes e doença vascular periférica. Não é aderente às medicações, fuma 1 maço/dia, há 30 anos, e consome álcool regularmente.
Durante o exame físico, a dor diminuiu. Sinais vitais: T 37,1 ºC, FC 110 bpm, PA 180 × 90 mmHg no braço direito e 120 × 63 mmHg no esquerdo, FR 18. Está alerta. ECG: inversão de ondas T em V3–V4.
Realizou-se angiotomografia de tórax, conforme imagem a seguir
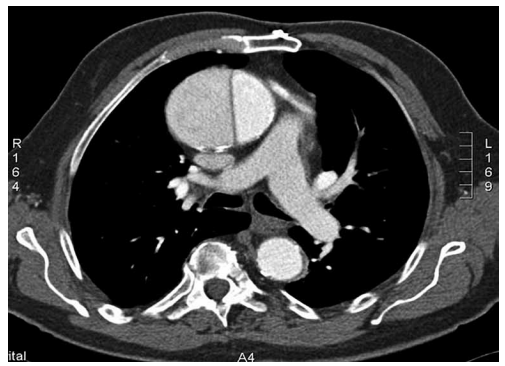
(Arquivo pessoal; imagem usada com autorização)
Diante do exposto, qual é o próximo melhor passo no tratamento?
Provas
Mulher, 28 anos, portadora de cardiomiopatia hipertrófica não obstrutiva confirmada (ressonância sem obstrução significativa em repouso/provocação). Relata história de síncope inexplicada há 6 meses. Holter 24 h com taquicardia ventricular não sustentada (TVNS). Ressonância com realce tardio difuso >15% da massa ventricular. Espessura septal máxima = 32 mm. FEVE 60%. Sem história pessoal de TV/FV. Cálculo de risco (HCM Risk-SCD) estimado em 7,8% em 5 anos.
Qual é a melhor conduta neste momento para prevenção de morte súbita?
Provas
Homem, 39 anos, previamente hígido, apresenta episódio de síncope noturna enquanto dormia, presenciada pela esposa que tentou acordá-lo, sem sucesso. História familiar revela morte súbita em um primo de primeiro grau, aos 28 anos.
ECG basal:
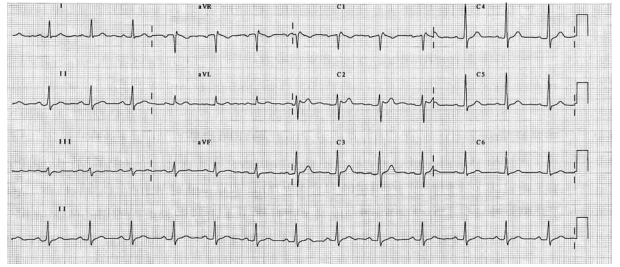
(Arquivo pessoal; imagem usada com autorização)
Foi realizado teste farmacológico com ajmalina, que desencadeou o ECG a seguir:
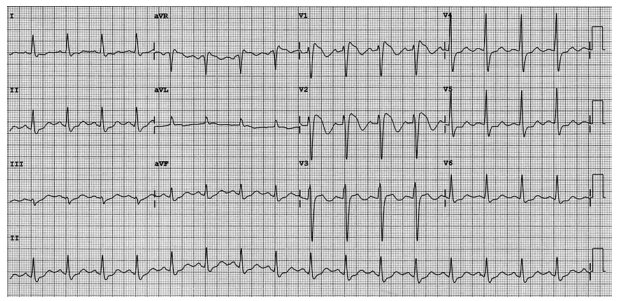
(Arquivo pessoal; imagem usada com autorização)
Holter 24 h: extrassístoles ventriculares esparsas, sem TVNS. Ecodopplercardiograma e ressonância cardíaca sem alterações estruturais. O paciente relata febre recente (39 ºC), 2 dias antes do evento.
Qual é a conduta mais apropriada nesse momento para prevenção de morte súbita?
Provas
Homem, 42 anos, previamente hígido, é avaliado após episódio de síncope durante exercício moderado. Não faz uso de medicações. Antecedentes familiares: irmão falecido subitamente aos 29 anos, sem causa definida.
Exames complementares:
• ECG basal: ondas T negativas profundas em V1–V3, QRS normal.
• Holter 24 h: extrassístoles ventriculares frequentes com morfologia de BRE e eixo superior, além de 2 episódios de TVNS (máximo 9 batimentos).
• Ecocardiograma transtorácico: função ventricular direita discretamente reduzida, aneurisma focal em parede anterior do VD.
• Ressonância magnética cardíaca (CMR): realce tardio fibroadiposo no VD subtricuspídeo e região infundibular anterior.
• Testes laboratoriais normais. Não há doença arterial coronariana.
Qual é a conduta mais apropriada para prevenção de morte súbita nesse paciente?
Provas
Homem, 68 anos, portador de insuficiência cardíaca direita por hipertensão pulmonar e insuficiência tricúspide funcional grave, interna por distensão abdominal e edema. Exame Físico: turgência jugular a 45º; refluxo hepatojugular positivo; hepatomegalia dolorosa e ascite moderada. Exames laboratoriais: AST 52 U/L; ALT 58 U/L; FA 180 U/L; GGT 220 U/L; bilirrubina total 2,1 mg/dL (direta 1,1); albumina 3,2 g/dL; INR 1,4, BNP 1450 pg/mL. US-Doppler: veia cava inferior dilatada e pouco colabável; veias hepáticas com fluxo reverso sistólico/pulsátil; portal com marcada pulsatilidade. Paracentese diagnóstica: SAAG = 1,4 g/dL; proteína do líquido ascítico = 3,5 g/dL; cultura negativa.
Qual é a conduta prioritária para abordar a disfunção hepática desse paciente?
Provas
Provas
Homem, 58 anos, teve infarto agudo do miocárdio há 4 meses, quando foi realizada angioplastia primária de DA. Segue assintomático, sem insuficiência cardíaca. Medicação: atorvastatina 80 mg/dia; ezetimiba 10 mg/dia; AAS 100 mg/dia; ticagrelor 90 mg 12/12 h; dapagliflozina 10 mg. Exames recentes: LDL-C 68 mg/dL; PCR ultrassensível 3,2 mg/L; Lp(a) 180 nmol/L (normal até 72 mg/dL); TFG 74 mL/min/1,73 m2; TGO/TGP normais; IMC 28 kg/m2; PA 124 × 76 mmHg.
De acordo com as diretrizes de prevenção secundária mais atuais, qual é o próximo passo prioritário para reduzir risco residual aterotrombótico neste momento?
Provas
Homem, 58 anos, assintomático, hipertenso controlado, não diabético, não tabagista. Exames: LDL-C 118 mg/dL, HDL-C 47 mg/dL, TG 160 mg/dL, PA média 126 × 78 mmHg, IMC 27 kg/m² . Estratificação inicial: SCORE2 = 5,8% (10 anos, risco moderado) e PREVENT-ASCVD = 7,6% (10 anos, risco intermediário). Solicita-se escore de cálcio coronariano (CAC): Agatston = 230 (percentil 85 para idade/sexo).
Em face do exposto, a conduta mais adequada é:
Provas
Homem, 54 anos, tabagista (20 maços/ano), hipertenso controlado com losartana e com histórico familiar de infarto precoce (pai aos 52 anos), procura avaliação preventiva.
Exames laboratoriais recentes:
• LDL-colesterol: 146 mg/dL.
• HDL-colesterol: 45 mg/dL.
• Triglicerídeos: 180 mg/dL.
• Glicemia de jejum: 96 mg/dL.
• Pressão arterial média: 126 × 78 mmHg.
• IMC: 27 kg/m2 .
• Sem diabetes ou doença cardiovascular estabelecida.
O escore de risco cardiovascular calculado indica risco alto (≥10% em 10 anos).
De acordo com as diretrizes mais atuais de prevenção cardiovascular, qual é a conduta mais adequada nesse caso?
Provas
Caderno Container